La complessità biologica del tumore del pancreas, l’alta specializzazione necessaria alle diverse figure mediche coinvolte richiede un approccio multidisciplinare e integrato nella diagnosi e nella cura di questa malattia. Il modello multidisciplinare trova la sua piena attuazione nelle Pancreas Unit, nuove strutture organizzative al cui interno sono presenti le figure professionali delle varie discipline che, in modo integrato, concorrono alle cure del paziente: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, genetica, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. La recente delibera della Regione Lombardia per la creazione delle Pancreas Unit è un primo importante passo nella giusta direzione. Ci si augura che questa prima iniziativa sia di ispirazione per altre regioni e, soprattutto, e possa diventare un modello a livello nazionale.
Introduzione
Tipicamente, il tumore del pancreas viene diagnosticato in fase avanzata della malattia quando i sintomi, spesso non specifici, iniziano a manifestarsi in modo evidente e riconoscibile.
Le ragioni di questa situazione sono:
- la scarsità di strumenti di screening efficaci,
- il ritardo nel processo di diagnosi: spesso dal momento della insorgenza dei primi sintomi sino alla diagnosi definitiva intercorre un tempo eccessivo dovuto ad un processo che rimbalza il paziente, spesso con notevoli tempi morti, tra diverse specialità mediche, funzionanti a compartimenti poco comunicanti tra di loro.
Infine, sebbene al momento della diagnosi solo il 15-20% dei pazienti sia operabile, la quasi totalità dei pazienti è indirizzata per la prima visita in chirurgia e non in oncologia, con il risultato, in molti casi, di allungare il tempo intercorrente dai primi sintomi alla diagnosi per poi partire con il trattamento.
Purtroppo con le conoscenze attuali non possiamo intervenire in maniera compiuta sul punto 1). Al contrario sul punto due molto può essere fatto. Cosa? La situazione attuale potrebbe essere migliorata attraverso l’introduzione di squadre multidisciplinari di medici, in cui sono coinvolte diverse discipline: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. In questo contesto, le Pancreas Unit sono il riferimento organizzativo in cui operano le squadre multidisciplinari, con l’obiettivo di migliorare la qualità della diagnosi, del percorso di cura e della rilevazione dei dati e dei risultati dell’andamento delle cure, in definitiva la qualità della vita e la sopravvivenza dei pazienti.
Le squadre multidisciplinari
Secondo la definizione della Commissione Europea, le squadre multidisciplinari, Multidisciplinary Tumor Board, abbreviato in TB, sono costituite da un gruppo di medici, specializzati su uno specifico tipo di tumore, il cui obbiettivo è l’utilizzo delle migliori pratiche mediche basate su evidenze scientifiche e il coordinamento delle cure in ogni fase del trattamento durante il quale il paziente è incoraggiato a essere parte attiva nel processo decisionale. Negli ultimi anni stiamo lentamente assistendo a un’evoluzione delle cure dei tumori che vede il passaggio da un approccio centrato sulla esperienza del singolo medico – dove chi fornisce le cure lavora fondamentalmente da solo e occasionalmente chiede un parere a un collega – a un approccio multidisciplinare in cui la specifica malattia è il punto di partenza e di integrazione delle varie discipline per fornire le migliori cure al paziente. Purtroppo, anche nella comunità dei pazienti e dei loro familiari persiste la cultura della ricerca del guru, del luminare o dell’angelo, non avendo chiaro che la complessità di alcune patologie va ben oltre le capacità del singolo medico e, realisticamente, sarebbe meglio affidarsi alla valutazione di una squadra di medici qualificati piuttosto che al singolo guru.
In diversi paesi le squadre multidisciplinari sono considerate il riferimento, il gold standard, per la cura del cancro. Infatti le linee guida per il trattamento di alcuni tipi di tumori prevedono le valutazioni congiunte per definire il percorso di diagnosi e cura di un paziente oncologico, vedi linee guida AIOM per il tumore al seno o quelle inglesi del NICE, National Institute for Care Excellence, o quelle americane del NCNN, National Comprehensive Cancer Network.
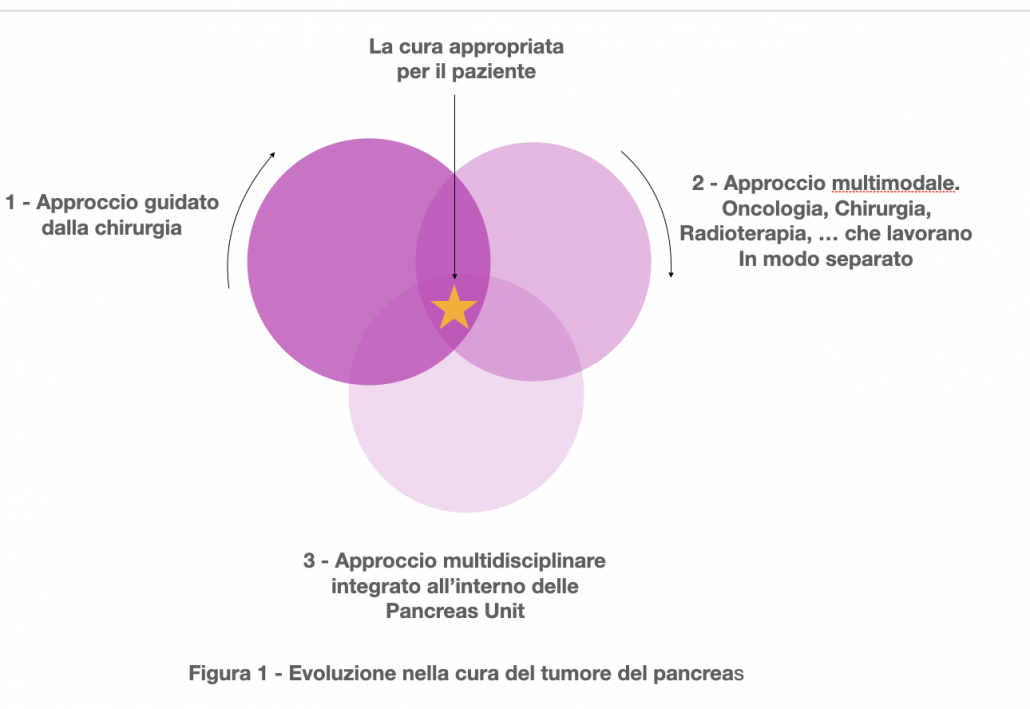
In Italia nel caso del tumore del pancreas non esistono ancora delle vere e proprie indicazioni sulla necessità, modalità di gestione e composizione delle squadre multidisciplinari; tuttavia nei centri in cui questo è stato attivato in maniera autonoma, lo spettro delle figure coinvolte è quello già descritto sopra. La rappresentazione grafica sottostante visualizza la numerosità delle figure professionali coinvolte. Bisogna essere anche consapevoli che diversi centri utilizzano il messaggio sulla multidisciplinarietà in mera ottica marketing per attrarre pazienti.

Le squadre multidisciplinari sono particolarmente efficaci nelle fasi di diagnosi e rivalutazioni ove vi sia un’organizzazione del lavoro che consenta di programmare in pochissimi giorni le indagini da effettuare: esami del sangue, TC o MRI, ecoendoscopia con prelievo bioptico, analisi istologica del tessuto prelevato e riunione di valutazione dei risultati emersi dalle varie diagnostiche per arrivare a una diagnosi condivisa in una riunione della squadra multidisciplinare.
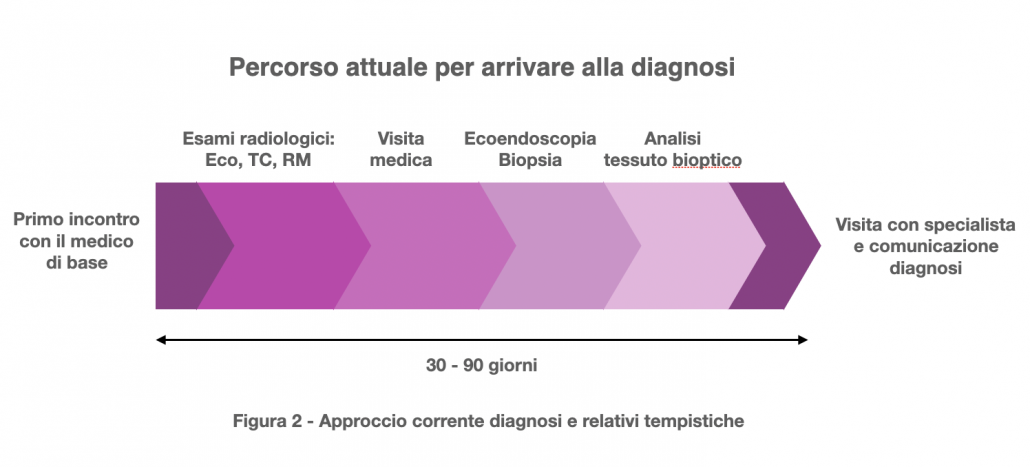
Con tale approccio si risparmia tempo nella definizione accurata di una diagnosi e si parte prima con il percorso di cura. Il tipo di trattamento a cui un paziente può essere candidato, a secondo degli studi presi in considerazione, cambia dal 18% al 40% dei casi analizzati dalla squadra multidisciplinare rispetto a quello ipotizzato dal singolo specialista, con il vantaggio non trascurabile che il paziente non è sballottato da un medico all’altro quasi che non abbia già abbastanza problemi con la propria malattia. Ad oggi non ci sono studi prospettici che abbiano valutato il miglioramento della sopravvivenza tra un approccio classico e uno guidato da un approccio multidisciplinare. Va anche detto che al di fuori del mondo delle cure mediche, in tutte le situazioni in cui vi sia un’alta complessità di conoscenze e specializzazioni, l’approccio multidisciplinare è il riferimento organizzativo generalizzato.

In generale le squadre multidisciplinari si riuniscono su base settimanale per discutere e concordare il percorso di cura dei singoli pazienti. Nel caso del tumore del pancreas i casi maggiormente discussi sono quelli dei tumori localmente avanzati e borderline, dove generalmente le indicazioni cliniche a operare o a cominciare la chemioterapia, non sono spesso ben delineate in schemi precisi e il percorso di trattamento comprende spesso competenze in campo oncologico, chirurgico radioterapico e supporto gastroenterologico.
Le Pancreas Unit
Un aspetto critico va rimarcato ed evidenziato: i team multidisciplinari non sono dei gruppi di professionisti che lavorano in maniera essenzialmente autonoma e che occasionalmente si incontrano per discutere di qualche caso senza alcun impegno a portare avanti il piano di cura condiviso. In questo senso la creazione di Pancreas Unit su tutto il territorio nazionale aiuterebbe a rimuovere gli ostacoli organizzativi – dove il singolo primario gestisce il proprio team all’interno del singolo reparto lasciando poca autonomia di scelta – che abbassano la qualità del servizio delle cure in termini di velocità, efficacia e qualità della vita dei pazienti.
A tale proposito, alcuni studi descrivono il ruolo delle gerarchie sociali all’interno delle squadre multidisciplinari. Il fatto che storicamente la chirurgia abbia rappresentato il riferimento delle cure per i tumori solidi, ha elevato il chirurgo ai vertici della scala gerarchica in ambito medico, riconoscendogli un’implicita leadership nella gestione delle riunioni multidisciplinari e nella decisione pro o contro l’intervento, in alcuni casi a dispetto del merito delle indicazioni cliniche. Anche per il tumore del pancreas ci si trascina il retaggio culturale che vede nel chirurgo la figura di riferimento, trascurando l’evidenza che si può intervenire chirurgicamente solo nel 15-20% dei casi di tumore al pancreas e con risultati non lusinghieri dal punto di vista delle recidive, circa il 50% a 6 mesi dell’intervento, http://bit.ly/335aFhP.
Le Pancreas Unit diventano quindi il modello organizzativo all’interno le squadre multidisciplinari collaborano per affrontare meglio i problemi posti da una patologia complessa quale il tumore del pancreas.
Quali sono i vantaggi
Il tumore al pancreas è una malattia complessa, sia dal punto di vista biologico sia dal punto di vista delle cure. Le sofisticate competenze cliniche necessarie per la sua cura sono poco diffuse a causa dell’incidenza bassa rispetto al tumore al polmone o alla prostata. Da queste considerazioni emerge la necessità di creare dei centri di eccellenza, le Pancreas Unit, dove il mix di competenze presenti nei vari professionisti specializzati sulla patologia porterebbe a benefici sostanziali, come la riduzione dei tempi alla diagnosi, la diminuzione della mortalità post-operatoria, la diminuzione del numero delle recidive post-intervento, una maggiore aderenza alle linee guida, una documentata diminuzione della mortalità intraospedaliera, l’indirizzamento dei pazienti verso cure ad hoc piuttosto che ai soli trattamenti palliativi e, non ultimo, il miglioramento del rapporto paziente-medici grazie a una gestione integrata del singolo caso.
Tuttavia, i centri specializzati rappresentano, nel caso del tumore del pancreas, un’eccezione numerica rispetto alla miriade di piccoli ospedali non specializzati presenti sul territorio nazionale. Essendo potenzialmente poche, le Pancreas Unit non riuscirebbero a far fronte a un numero alto di pazienti. È quindi essenziale sviluppare modelli di collaborazione tra centri altamente specializzati come le Pancreas Unit e ospedali sul territorio che per alcune discipline si possono avvalere dei servizi e consulenze delle Pancreas Unit, un modello organizzativo noto come “hub & spoke”, ossia centro e periferia. In questa direzione, l’introduzione massiccia delle tecnologie digitali (ad esempio le riunioni virtuali delle squadre mutltidisciplinari) potrebbe rappresentare la chiave di volta per organizzare la rete tra hub e spoke, tra centro di riferimento e ospedali di prossimità. Questo permetterebbe di abbattere il pendolarismo sanitario dei pazienti e quindi il costo delle cure e dello spostamento. Tra gli altri vantaggi potenziali non dimentichiamo la possibilità di indirizzare i pazienti candidabili per studi clinici dal piccolo al grande centro, e il supporto alla diagnosi per centri periferici che si gioverebbero della esperienza degli specialisti che nei centri di eccellenza valutano molti più casi.
Un’importante nota conclusiva: un’efficace introduzione delle squadre multidisciplinari nelle Pancreas Unit deve essere accompagnata dalla definizione di parametri che aiutino a valutare la qualità dei risultati forniti. Senza dei parametri di valutazione del servizio offerto non si migliorerà la qualità delle cure per i pazienti. Edward Deming ha ben sintetizzato questo concetto: “Di Dio ci fidiamo, tutti gli altri devono portare dei dati”.
Riferimenti bibliografici
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases-an Observational Study, HPB 2017
Independent Cancer Task Force. Achieving world-class cancer outcomes: a strategy for England 2015-2020 UK: independent cancer Task force, 2015.
Available at http://bit.ly/1Idwf5W
National Cancer Action Team. The characteristics of an effective multidisciplinary team London: National cancer action team, 2010.
Available at http://www.ncin.org.uk/mdt
National Comprehensive Cancer Network, NCCN. Pancreatic cancer (version 1.2017).
Available at https://www.nccn.org/professionals/physician_gls/pdf/pancreatic.pdf
Performance of a Multidisciplinary Pancreatic Cancer Conference in Predicting and Managing Resectable Pancreatic Cancer, Pancreas Journal, 2019
The Value of Multidisciplinary Team Meetings for Patients with Gastrointestinal Malignancies: A Systematic Review, Annals of Surgery Oncology, 2017
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases: an Observational Study, HPB, 2017
Digital Tumor Board Solutions Have Significant Impact on Case Preparation, Journal Clinical Oncology, 2020
The Future of Multidisciplinary Care in Pancreatic Cancer, Management Of Localized Pancreatic Cancer, Spriner Verlag, 2019, Susan Tsai and Douglas B. Evans
Tumor Boards: The Influence of Social Hierarchy on Cancer Treatment Decision-making, 2019, Barbara Oureilidis-DeVivo,
Condividi questo articolo

La complessità biologica del tumore del pancreas, l’alta specializzazione necessaria alle diverse figure mediche coinvolte richiede un approccio multidisciplinare e integrato nella diagnosi e nella cura di questa malattia. Il modello multidisciplinare trova la sua piena attuazione nelle Pancreas Unit, nuove strutture organizzative al cui interno sono presenti le figure professionali delle varie discipline che, in modo integrato, concorrono alle cure del paziente: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, genetica, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. La recente delibera della Regione Lombardia per la creazione delle Pancreas Unit è un primo importante passo nella giusta direzione. Ci si augura che questa prima iniziativa sia di ispirazione per altre regioni e, soprattutto, e possa diventare un modello a livello nazionale.
Introduzione
Tipicamente, il tumore del pancreas viene diagnosticato in fase avanzata della malattia quando i sintomi, spesso non specifici, iniziano a manifestarsi in modo evidente e riconoscibile.
Le ragioni di questa situazione sono:
- la scarsità di strumenti di screening efficaci,
- il ritardo nel processo di diagnosi: spesso dal momento della insorgenza dei primi sintomi sino alla diagnosi definitiva intercorre un tempo eccessivo dovuto ad un processo che rimbalza il paziente, spesso con notevoli tempi morti, tra diverse specialità mediche, funzionanti a compartimenti poco comunicanti tra di loro.
Infine, sebbene al momento della diagnosi solo il 15-20% dei pazienti sia operabile, la quasi totalità dei pazienti è indirizzata per la prima visita in chirurgia e non in oncologia, con il risultato, in molti casi, di allungare il tempo intercorrente dai primi sintomi alla diagnosi per poi partire con il trattamento.
Purtroppo con le conoscenze attuali non possiamo intervenire in maniera compiuta sul punto 1). Al contrario sul punto due molto può essere fatto. Cosa? La situazione attuale potrebbe essere migliorata attraverso l’introduzione di squadre multidisciplinari di medici, in cui sono coinvolte diverse discipline: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. In questo contesto, le Pancreas Unit sono il riferimento organizzativo in cui operano le squadre multidisciplinari, con l’obiettivo di migliorare la qualità della diagnosi, del percorso di cura e della rilevazione dei dati e dei risultati dell’andamento delle cure, in definitiva la qualità della vita e la sopravvivenza dei pazienti.
Le squadre multidisciplinari
Secondo la definizione della Commissione Europea, le squadre multidisciplinari, Multidisciplinary Tumor Board, abbreviato in TB, sono costituite da un gruppo di medici, specializzati su uno specifico tipo di tumore, il cui obbiettivo è l’utilizzo delle migliori pratiche mediche basate su evidenze scientifiche e il coordinamento delle cure in ogni fase del trattamento durante il quale il paziente è incoraggiato a essere parte attiva nel processo decisionale. Negli ultimi anni stiamo lentamente assistendo a un’evoluzione delle cure dei tumori che vede il passaggio da un approccio centrato sulla esperienza del singolo medico – dove chi fornisce le cure lavora fondamentalmente da solo e occasionalmente chiede un parere a un collega – a un approccio multidisciplinare in cui la specifica malattia è il punto di partenza e di integrazione delle varie discipline per fornire le migliori cure al paziente. Purtroppo, anche nella comunità dei pazienti e dei loro familiari persiste la cultura della ricerca del guru, del luminare o dell’angelo, non avendo chiaro che la complessità di alcune patologie va ben oltre le capacità del singolo medico e, realisticamente, sarebbe meglio affidarsi alla valutazione di una squadra di medici qualificati piuttosto che al singolo guru.

In diversi paesi le squadre multidisciplinari sono considerate il riferimento, il gold standard, per la cura del cancro. Infatti le linee guida per il trattamento di alcuni tipi di tumori prevedono le valutazioni congiunte per definire il percorso di diagnosi e cura di un paziente oncologico, vedi linee guida AIOM per il tumore al seno o quelle inglesi del NICE, National Institute for Care Excellence, o quelle americane del NCNN, National Comprehensive Cancer Network.
In Italia nel caso del tumore del pancreas non esistono ancora delle vere e proprie indicazioni sulla necessità, modalità di gestione e composizione delle squadre multidisciplinari; tuttavia nei centri in cui questo è stato attivato in maniera autonoma, lo spettro delle figure coinvolte è quello già descritto sopra. La rappresentazione grafica sottostante visualizza la numerosità delle figure professionali coinvolte. Bisogna essere anche consapevoli che diversi centri utilizzano il messaggio sulla multidisciplinarietà in mera ottica marketing per attrarre pazienti.

Le squadre multidisciplinari sono particolarmente efficaci nelle fasi di diagnosi e rivalutazioni ove vi sia un’organizzazione del lavoro che consenta di programmare in pochissimi giorni le indagini da effettuare: esami del sangue, TC o MRI, ecoendoscopia con prelievo bioptico, analisi istologica del tessuto prelevato e riunione di valutazione dei risultati emersi dalle varie diagnostiche per arrivare a una diagnosi condivisa in una riunione della squadra multidisciplinare.

Con tale approccio si risparmia tempo nella definizione accurata di una diagnosi e si parte prima con il percorso di cura. Il tipo di trattamento a cui un paziente può essere candidato, a secondo degli studi presi in considerazione, cambia dal 18% al 40% dei casi analizzati dalla squadra multidisciplinare rispetto a quello ipotizzato dal singolo specialista, con il vantaggio non trascurabile che il paziente non è sballottato da un medico all’altro quasi che non abbia già abbastanza problemi con la propria malattia. Ad oggi non ci sono studi prospettici che abbiano valutato il miglioramento della sopravvivenza tra un approccio classico e uno guidato da un approccio multidisciplinare. Va anche detto che al di fuori del mondo delle cure mediche, in tutte le situazioni in cui vi sia un’alta complessità di conoscenze e specializzazioni, l’approccio multidisciplinare è il riferimento organizzativo generalizzato.

In generale le squadre multidisciplinari si riuniscono su base settimanale per discutere e concordare il percorso di cura dei singoli pazienti. Nel caso del tumore del pancreas i casi maggiormente discussi sono quelli dei tumori localmente avanzati e borderline, dove generalmente le indicazioni cliniche a operare o a cominciare la chemioterapia, non sono spesso ben delineate in schemi precisi e il percorso di trattamento comprende spesso competenze in campo oncologico, chirurgico radioterapico e supporto gastroenterologico.
Le Pancreas Unit
Un aspetto critico va rimarcato ed evidenziato: i team multidisciplinari non sono dei gruppi di professionisti che lavorano in maniera essenzialmente autonoma e che occasionalmente si incontrano per discutere di qualche caso senza alcun impegno a portare avanti il piano di cura condiviso. In questo senso la creazione di Pancreas Unit su tutto il territorio nazionale aiuterebbe a rimuovere gli ostacoli organizzativi – dove il singolo primario gestisce il proprio team all’interno del singolo reparto lasciando poca autonomia di scelta – che abbassano la qualità del servizio delle cure in termini di velocità, efficacia e qualità della vita dei pazienti.
A tale proposito, alcuni studi descrivono il ruolo delle gerarchie sociali all’interno delle squadre multidisciplinari. Il fatto che storicamente la chirurgia abbia rappresentato il riferimento delle cure per i tumori solidi, ha elevato il chirurgo ai vertici della scala gerarchica in ambito medico, riconoscendogli un’implicita leadership nella gestione delle riunioni multidisciplinari e nella decisione pro o contro l’intervento, in alcuni casi a dispetto del merito delle indicazioni cliniche. Anche per il tumore del pancreas ci si trascina il retaggio culturale che vede nel chirurgo la figura di riferimento, trascurando l’evidenza che si può intervenire chirurgicamente solo nel 15-20% dei casi di tumore al pancreas e con risultati non lusinghieri dal punto di vista delle recidive, circa il 50% a 6 mesi dell’intervento, http://bit.ly/335aFhP.
Le Pancreas Unit diventano quindi il modello organizzativo all’interno le squadre multidisciplinari collaborano per affrontare meglio i problemi posti da una patologia complessa quale il tumore del pancreas.
Quali sono i vantaggi
Il tumore al pancreas è una malattia complessa, sia dal punto di vista biologico sia dal punto di vista delle cure. Le sofisticate competenze cliniche necessarie per la sua cura sono poco diffuse a causa dell’incidenza bassa rispetto al tumore al polmone o alla prostata. Da queste considerazioni emerge la necessità di creare dei centri di eccellenza, le Pancreas Unit, dove il mix di competenze presenti nei vari professionisti specializzati sulla patologia porterebbe a benefici sostanziali, come la riduzione dei tempi alla diagnosi, la diminuzione della mortalità post-operatoria, la diminuzione del numero delle recidive post-intervento, una maggiore aderenza alle linee guida, una documentata diminuzione della mortalità intraospedaliera, l’indirizzamento dei pazienti verso cure ad hoc piuttosto che ai soli trattamenti palliativi e, non ultimo, il miglioramento del rapporto paziente-medici grazie a una gestione integrata del singolo caso.
Tuttavia, i centri specializzati rappresentano, nel caso del tumore del pancreas, un’eccezione numerica rispetto alla miriade di piccoli ospedali non specializzati presenti sul territorio nazionale. Essendo potenzialmente poche, le Pancreas Unit non riuscirebbero a far fronte a un numero alto di pazienti. È quindi essenziale sviluppare modelli di collaborazione tra centri altamente specializzati come le Pancreas Unit e ospedali sul territorio che per alcune discipline si possono avvalere dei servizi e consulenze delle Pancreas Unit, un modello organizzativo noto come “hub & spoke”, ossia centro e periferia. In questa direzione, l’introduzione massiccia delle tecnologie digitali (ad esempio le riunioni virtuali delle squadre mutltidisciplinari) potrebbe rappresentare la chiave di volta per organizzare la rete tra hub e spoke, tra centro di riferimento e ospedali di prossimità. Questo permetterebbe di abbattere il pendolarismo sanitario dei pazienti e quindi il costo delle cure e dello spostamento. Tra gli altri vantaggi potenziali non dimentichiamo la possibilità di indirizzare i pazienti candidabili per studi clinici dal piccolo al grande centro, e il supporto alla diagnosi per centri periferici che si gioverebbero della esperienza degli specialisti che nei centri di eccellenza valutano molti più casi.
Un’importante nota conclusiva: un’efficace introduzione delle squadre multidisciplinari nelle Pancreas Unit deve essere accompagnata dalla definizione di parametri che aiutino a valutare la qualità dei risultati forniti. Senza dei parametri di valutazione del servizio offerto non si migliorerà la qualità delle cure per i pazienti. Edward Deming ha ben sintetizzato questo concetto: “Di Dio ci fidiamo, tutti gli altri devono portare dei dati”.
Riferimenti bibliografici
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases-an Observational Study, HPB 2017
Independent Cancer Task Force. Achieving world-class cancer outcomes: a strategy for England 2015-2020 UK: independent cancer Task force, 2015.
Available at http://bit.ly/1Idwf5W
National Cancer Action Team. The characteristics of an effective multidisciplinary team London: National cancer action team, 2010.
Available at http://www.ncin.org.uk/mdt
National Comprehensive Cancer Network, NCCN. Pancreatic cancer (version 1.2017).
Available at https://www.nccn.org/professionals/physician_gls/pdf/pancreatic.pdf
Performance of a Multidisciplinary Pancreatic Cancer Conference in Predicting and Managing Resectable Pancreatic Cancer, Pancreas Journal, 2019
The Value of Multidisciplinary Team Meetings for Patients with Gastrointestinal Malignancies: A Systematic Review, Annals of Surgery Oncology, 2017
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases: an Observational Study, HPB, 2017
Digital Tumor Board Solutions Have Significant Impact on Case Preparation, Journal Clinical Oncology, 2020
The Future of Multidisciplinary Care in Pancreatic Cancer, Management Of Localized Pancreatic Cancer, Spriner Verlag, 2019, Susan Tsai and Douglas B. Evans
Tumor Boards: The Influence of Social Hierarchy on Cancer Treatment Decision-making, 2019, Barbara Oureilidis-DeVivo,
Condividi questo articolo

La complessità biologica del tumore del pancreas, l’alta specializzazione necessaria alle diverse figure mediche coinvolte richiede un approccio multidisciplinare e integrato nella diagnosi e nella cura di questa malattia. Il modello multidisciplinare trova la sua piena attuazione nelle Pancreas Unit, nuove strutture organizzative al cui interno sono presenti le figure professionali delle varie discipline che, in modo integrato, concorrono alle cure del paziente: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, genetica, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. La recente delibera della Regione Lombardia per la creazione delle Pancreas Unit è un primo importante passo nella giusta direzione. Ci si augura che questa prima iniziativa sia di ispirazione per altre regioni e, soprattutto, e possa diventare un modello a livello nazionale.
Introduzione
Tipicamente, il tumore del pancreas viene diagnosticato in fase avanzata della malattia quando i sintomi, spesso non specifici, iniziano a manifestarsi in modo evidente e riconoscibile.
Le ragioni di questa situazione sono:
- la scarsità di strumenti di screening efficaci,
- il ritardo nel processo di diagnosi: spesso dal momento della insorgenza dei primi sintomi sino alla diagnosi definitiva intercorre un tempo eccessivo dovuto ad un processo che rimbalza il paziente, spesso con notevoli tempi morti, tra diverse specialità mediche, funzionanti a compartimenti poco comunicanti tra di loro.
Infine, sebbene al momento della diagnosi solo il 15-20% dei pazienti sia operabile, la quasi totalità dei pazienti è indirizzata per la prima visita in chirurgia e non in oncologia, con il risultato, in molti casi, di allungare il tempo intercorrente dai primi sintomi alla diagnosi per poi partire con il trattamento.
Purtroppo con le conoscenze attuali non possiamo intervenire in maniera compiuta sul punto 1). Al contrario sul punto due molto può essere fatto. Cosa? La situazione attuale potrebbe essere migliorata attraverso l’introduzione di squadre multidisciplinari di medici, in cui sono coinvolte diverse discipline: oncologia, chirurgia, radiologia, ecoendoscopia, gastroenterologia, patologia, radioterapia, nutrizione, psiconcologia, medicina palliativa e scienze infermieristiche. In questo contesto, le Pancreas Unit sono il riferimento organizzativo in cui operano le squadre multidisciplinari, con l’obiettivo di migliorare la qualità della diagnosi, del percorso di cura e della rilevazione dei dati e dei risultati dell’andamento delle cure, in definitiva la qualità della vita e la sopravvivenza dei pazienti.
Le squadre multidisciplinari
Secondo la definizione della Commissione Europea, le squadre multidisciplinari, Multidisciplinary Tumor Board, abbreviato in TB, sono costituite da un gruppo di medici, specializzati su uno specifico tipo di tumore, il cui obbiettivo è l’utilizzo delle migliori pratiche mediche basate su evidenze scientifiche e il coordinamento delle cure in ogni fase del trattamento durante il quale il paziente è incoraggiato a essere parte attiva nel processo decisionale. Negli ultimi anni stiamo lentamente assistendo a un’evoluzione delle cure dei tumori che vede il passaggio da un approccio centrato sulla esperienza del singolo medico – dove chi fornisce le cure lavora fondamentalmente da solo e occasionalmente chiede un parere a un collega – a un approccio multidisciplinare in cui la specifica malattia è il punto di partenza e di integrazione delle varie discipline per fornire le migliori cure al paziente. Purtroppo, anche nella comunità dei pazienti e dei loro familiari persiste la cultura della ricerca del guru, del luminare o dell’angelo, non avendo chiaro che la complessità di alcune patologie va ben oltre le capacità del singolo medico e, realisticamente, sarebbe meglio affidarsi alla valutazione di una squadra di medici qualificati piuttosto che al singolo guru.

In diversi paesi le squadre multidisciplinari sono considerate il riferimento, il gold standard, per la cura del cancro. Infatti le linee guida per il trattamento di alcuni tipi di tumori prevedono le valutazioni congiunte per definire il percorso di diagnosi e cura di un paziente oncologico, vedi linee guida AIOM per il tumore al seno o quelle inglesi del NICE, National Institute for Care Excellence, o quelle americane del NCNN, National Comprehensive Cancer Network.
In Italia nel caso del tumore del pancreas non esistono ancora delle vere e proprie indicazioni sulla necessità, modalità di gestione e composizione delle squadre multidisciplinari; tuttavia nei centri in cui questo è stato attivato in maniera autonoma, lo spettro delle figure coinvolte è quello già descritto sopra. La rappresentazione grafica sottostante visualizza la numerosità delle figure professionali coinvolte. Bisogna essere anche consapevoli che diversi centri utilizzano il messaggio sulla multidisciplinarietà in mera ottica marketing per attrarre pazienti.

Le squadre multidisciplinari sono particolarmente efficaci nelle fasi di diagnosi e rivalutazioni ove vi sia un’organizzazione del lavoro che consenta di programmare in pochissimi giorni le indagini da effettuare: esami del sangue, TC o MRI, ecoendoscopia con prelievo bioptico, analisi istologica del tessuto prelevato e riunione di valutazione dei risultati emersi dalle varie diagnostiche per arrivare a una diagnosi condivisa in una riunione della squadra multidisciplinare.

Con tale approccio si risparmia tempo nella definizione accurata di una diagnosi e si parte prima con il percorso di cura. Il tipo di trattamento a cui un paziente può essere candidato, a secondo degli studi presi in considerazione, cambia dal 18% al 40% dei casi analizzati dalla squadra multidisciplinare rispetto a quello ipotizzato dal singolo specialista, con il vantaggio non trascurabile che il paziente non è sballottato da un medico all’altro quasi che non abbia già abbastanza problemi con la propria malattia. Ad oggi non ci sono studi prospettici che abbiano valutato il miglioramento della sopravvivenza tra un approccio classico e uno guidato da un approccio multidisciplinare. Va anche detto che al di fuori del mondo delle cure mediche, in tutte le situazioni in cui vi sia un’alta complessità di conoscenze e specializzazioni, l’approccio multidisciplinare è il riferimento organizzativo generalizzato.

In generale le squadre multidisciplinari si riuniscono su base settimanale per discutere e concordare il percorso di cura dei singoli pazienti. Nel caso del tumore del pancreas i casi maggiormente discussi sono quelli dei tumori localmente avanzati e borderline, dove generalmente le indicazioni cliniche a operare o a cominciare la chemioterapia, non sono spesso ben delineate in schemi precisi e il percorso di trattamento comprende spesso competenze in campo oncologico, chirurgico radioterapico e supporto gastroenterologico.
Le Pancreas Unit
Un aspetto critico va rimarcato ed evidenziato: i team multidisciplinari non sono dei gruppi di professionisti che lavorano in maniera essenzialmente autonoma e che occasionalmente si incontrano per discutere di qualche caso senza alcun impegno a portare avanti il piano di cura condiviso. In questo senso la creazione di Pancreas Unit su tutto il territorio nazionale aiuterebbe a rimuovere gli ostacoli organizzativi – dove il singolo primario gestisce il proprio team all’interno del singolo reparto lasciando poca autonomia di scelta – che abbassano la qualità del servizio delle cure in termini di velocità, efficacia e qualità della vita dei pazienti.
A tale proposito, alcuni studi descrivono il ruolo delle gerarchie sociali all’interno delle squadre multidisciplinari. Il fatto che storicamente la chirurgia abbia rappresentato il riferimento delle cure per i tumori solidi, ha elevato il chirurgo ai vertici della scala gerarchica in ambito medico, riconoscendogli un’implicita leadership nella gestione delle riunioni multidisciplinari e nella decisione pro o contro l’intervento, in alcuni casi a dispetto del merito delle indicazioni cliniche. Anche per il tumore del pancreas ci si trascina il retaggio culturale che vede nel chirurgo la figura di riferimento, trascurando l’evidenza che si può intervenire chirurgicamente solo nel 15-20% dei casi di tumore al pancreas e con risultati non lusinghieri dal punto di vista delle recidive, circa il 50% a 6 mesi dell’intervento, http://bit.ly/335aFhP.
Le Pancreas Unit diventano quindi il modello organizzativo all’interno le squadre multidisciplinari collaborano per affrontare meglio i problemi posti da una patologia complessa quale il tumore del pancreas.
Quali sono i vantaggi
Il tumore al pancreas è una malattia complessa, sia dal punto di vista biologico sia dal punto di vista delle cure. Le sofisticate competenze cliniche necessarie per la sua cura sono poco diffuse a causa dell’incidenza bassa rispetto al tumore al polmone o alla prostata. Da queste considerazioni emerge la necessità di creare dei centri di eccellenza, le Pancreas Unit, dove il mix di competenze presenti nei vari professionisti specializzati sulla patologia porterebbe a benefici sostanziali, come la riduzione dei tempi alla diagnosi, la diminuzione della mortalità post-operatoria, la diminuzione del numero delle recidive post-intervento, una maggiore aderenza alle linee guida, una documentata diminuzione della mortalità intraospedaliera, l’indirizzamento dei pazienti verso cure ad hoc piuttosto che ai soli trattamenti palliativi e, non ultimo, il miglioramento del rapporto paziente-medici grazie a una gestione integrata del singolo caso.
Tuttavia, i centri specializzati rappresentano, nel caso del tumore del pancreas, un’eccezione numerica rispetto alla miriade di piccoli ospedali non specializzati presenti sul territorio nazionale. Essendo potenzialmente poche, le Pancreas Unit non riuscirebbero a far fronte a un numero alto di pazienti. È quindi essenziale sviluppare modelli di collaborazione tra centri altamente specializzati come le Pancreas Unit e ospedali sul territorio che per alcune discipline si possono avvalere dei servizi e consulenze delle Pancreas Unit, un modello organizzativo noto come “hub & spoke”, ossia centro e periferia. In questa direzione, l’introduzione massiccia delle tecnologie digitali (ad esempio le riunioni virtuali delle squadre mutltidisciplinari) potrebbe rappresentare la chiave di volta per organizzare la rete tra hub e spoke, tra centro di riferimento e ospedali di prossimità. Questo permetterebbe di abbattere il pendolarismo sanitario dei pazienti e quindi il costo delle cure e dello spostamento. Tra gli altri vantaggi potenziali non dimentichiamo la possibilità di indirizzare i pazienti candidabili per studi clinici dal piccolo al grande centro, e il supporto alla diagnosi per centri periferici che si gioverebbero della esperienza degli specialisti che nei centri di eccellenza valutano molti più casi.
Un’importante nota conclusiva: un’efficace introduzione delle squadre multidisciplinari nelle Pancreas Unit deve essere accompagnata dalla definizione di parametri che aiutino a valutare la qualità dei risultati forniti. Senza dei parametri di valutazione del servizio offerto non si migliorerà la qualità delle cure per i pazienti. Edward Deming ha ben sintetizzato questo concetto: “Di Dio ci fidiamo, tutti gli altri devono portare dei dati”.
Riferimenti bibliografici
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases-an Observational Study, HPB 2017
Independent Cancer Task Force. Achieving world-class cancer outcomes: a strategy for England 2015-2020 UK: independent cancer Task force, 2015.
Available at http://bit.ly/1Idwf5W
National Cancer Action Team. The characteristics of an effective multidisciplinary team London: National cancer action team, 2010.
Available at http://www.ncin.org.uk/mdt
National Comprehensive Cancer Network, NCCN. Pancreatic cancer (version 1.2017).
Available at https://www.nccn.org/professionals/physician_gls/pdf/pancreatic.pdf
Performance of a Multidisciplinary Pancreatic Cancer Conference in Predicting and Managing Resectable Pancreatic Cancer, Pancreas Journal, 2019
The Value of Multidisciplinary Team Meetings for Patients with Gastrointestinal Malignancies: A Systematic Review, Annals of Surgery Oncology, 2017
Utility of a Multidisciplinary Tumor Board in the Management of Pancreatic and Upper Gastrointestinal Diseases: an Observational Study, HPB, 2017
Digital Tumor Board Solutions Have Significant Impact on Case Preparation, Journal Clinical Oncology, 2020
The Future of Multidisciplinary Care in Pancreatic Cancer, Management Of Localized Pancreatic Cancer, Spriner Verlag, 2019, Susan Tsai and Douglas B. Evans
Tumor Boards: The Influence of Social Hierarchy on Cancer Treatment Decision-making, 2019, Barbara Oureilidis-DeVivo,