Chirurgia pancreatica: non tutti gli ospedali sono uguali
2 Luglio 2020 • Redazione
Il dott. Gianpaolo Balzano da quasi vent’anni si occupa di raccogliere e analizzare i dati dei volumi – ossia il numero di interventi effettuati – e della mortalità della chirurgia pancreatica su tutto il territorio nazionale. Il suo recentissimo lavoro insieme ad altri colleghi, pubblicato sul British Journal of Surgery, evidenzia imperdonabili carenze in oltre metà degli ospedali italiani in cui si eseguono interventi di chirurgia pancreatica. I dati presentati sono rilevati dalle SDO, Schede di Dimissioni Ospedaliere, di provenienza dal Ministero della Salute.
Introduzione
In un recente articolo di Balzano et altri, “Modelling centralization of pancreatic surgery in a nationwide analysis“, https://bit.ly/2CRCUsA, appena pubblicato sul British Journal of Surgery, vengono analizzati gli ultimi dati disponibili dei volumi e della mortalità degli interventi di resezione pancreatica su tutto il territorio nazionale. I dati in questione vanno dal 2014 al 2016 e sono basati sulle Schede di Dimissioni Ospedaliere, SDO, del Ministero della Sanità. Per chirurgia pancreatica si intendono non solo gli interventi di resezione di tumore ma anche, ad esempio, quelli relativi alla asportazione delle cisti.
I dati
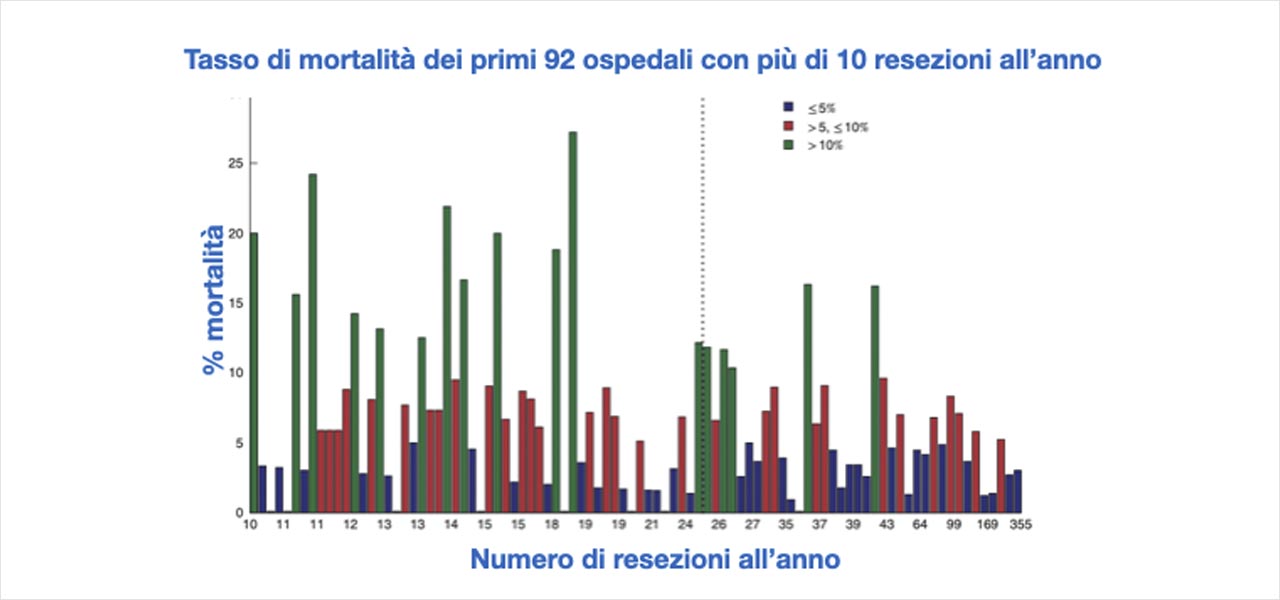
Se analizziamo i dati illustrati nell’articolo in questione, la situazione aggregata a livello nazionale evidenzia risultati decisamente sconfortanti. A fronte della presenza di centri ad alto volume altamente specializzati nella chirurgia pancreatica che insieme a pochi altri centri non specializzati hanno percentuali di mortalità intra-ospedaliera al di sotto del 5%, c’è un numero notevole di ospedali, la maggioranza, che ha una percentuale di mortalità intra-ospedaliera maggiore del 5% con delle punte che superano addirittura il 25%.
Qual è l’elemento fondamentale per i pazienti che emerge dai dati dei 3 anni presi in considerazione?
Se tutti i pazienti avessero ricevuto lo standard di trattamento offerto dai centri ad alto volume, 396 delle 789 morti, ossia il 50.2%, avrebbero potuto essere evitate
( … If all patients had received the standard of treatment offered by very high- volume hospitals, 396 of 789 deaths, 50.2%, would have been avoided …)
396 vite perse in 3 anni fanno circa 132 decessi intraospedalieri all’anno.
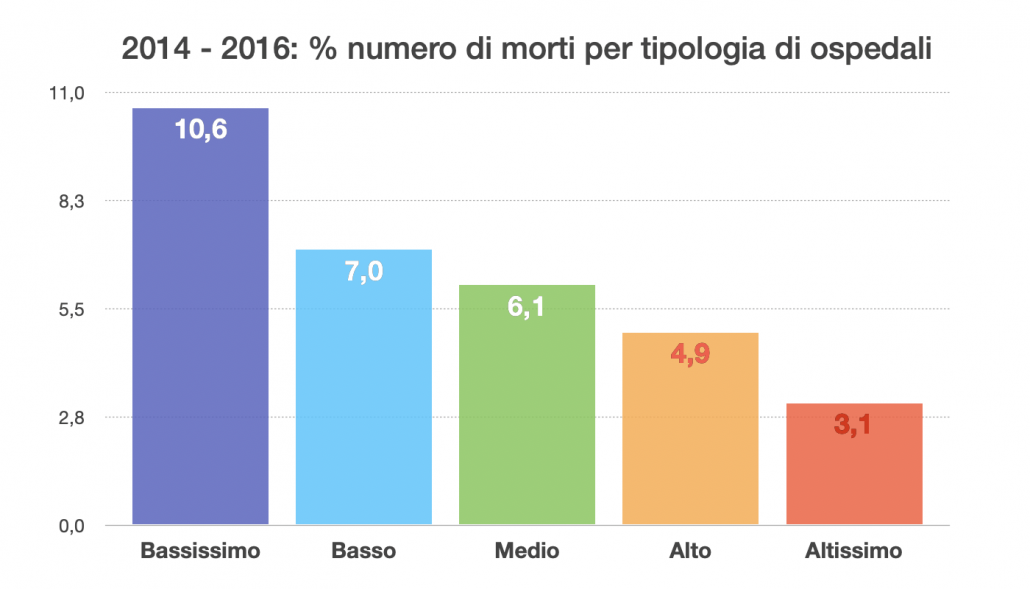
Per maggiore chiarezza non stiamo prendendo in considerazione la mortalità a 90 giorni, che sarebbe certamente maggiore, si stanno prendendo in considerazioni solo i decessi in ospedale dopo l’intervento. Quindi in situazione di normalità, senza emergenza ospedaliera in corso, 132 vite all’anno avrebbero potuto essere salvate se chi ha la responsabilità di gestione e organizzazione della sanità avesse fatto il proprio lavoro di analisi dei dati delle Schede di Dimissioni Ospedaliere, SDO, e avesse modificato lo status quo inaccettabile descritto nel grafico sottostante. Qui sono rappresentati i valori mediani delle percentuali di decessi per le tipologie di ospedali raggruppate per volumi di interventi annui. Questo vuol dire che nei centri a basso e bassissimo volume ci sono alcuni ospedali con una mortalità superiore al 20%!
E che dire di quei chirurghi che, in preda a delirio di onnipotenza, si cimentano in interventi ad alta complessità, come quelli di chirurgia di resezione pancreatica con risultanti devastanti per i pazienti e le loro famiglie e i loro affetti. Cosa fanno le fanno le società scientifiche di chirurgia per limitare i danni prodotti da alcuni dei loro associati?
In questa situazione precaria non sorprende che i pazienti più svantaggiati siano quelli del Centro Sud a dispetto delle dichiarazioni roboanti di alcuni governatori di quell’area del paese sulla qualità dei servizi sanitari forniti nelle loro regioni. Succede così che i pazienti più fortunati e che possono permettersi di spostarsi, generalmente scelgono strutture del Veneto e della Lombardia per gli interventi di resezione pancreatica. In queste due regioni tra il 30-40% degli interventi sono di pazienti fuori regione.
Considerazioni aggiuntive
Infine va osservato che per avere una fotografia più oggettiva della qualità della chirurgia pancreatica avremmo bisogno della mortalità a 90 giorni e nel caso di resezione del tumore del pancreas bisognerebbe avere il numero di recidive a 3 mesi, a 6 mesi e a 1 anno dall’intervento. Quest’ultimo dato farebbe un po’ di chiarezza sulla qualità della decisione di portare il paziente all’intervento, decisione che, tranne pochi casi, è demandata al solo chirurgo e non ad un team multidisciplinare. I dati disponibili da studi in altre nazioni e da centri qualificati ci dicono che il tasso di recidive nel primo anno post intervento arriva quasi al 50%, dato sconfortante per l’impatto sulla qualità della vita, indicatore molto sottovalutato, e della sopravvivenza dei pazienti.
Come comunità del tumore del pancreas dovremmo mettere più attenzione nella scelta del centro a cui rivolgersi e nella valutazione dei rischi e dei benefici di un potenziale intervento di resezione del tumore del pancreas, patologia che ha una natura sistemica, non localizzata nella sola sede del tumore, per via della presenza precoce di micrometastasi.
Il migliore viatico per una decisione ragionevole è la presenza nell’ospedale prescelto di un vero team interdisciplinare composto da: chirurgo, oncologo, radiologo, anatomopatologo, gastroenterologo, … . Se poi comanda il chirurgo allora, gattopardescamente, siamo punto e a capo.
Nell’ottica della gestione multidisciplinare delle cure del tumore del pancreas non si può non apprezzare l’iniziativa della Presidenza della Commissione Sanità della Regione Lombardia che si è fatta carico di sottoporre al Consiglio Regionale una delibera per la creazione delle Pancreas Units in Lombardia. Tale delibera è stata approvata all’unanimità nello scorso mese di Giugno. L’associazione Codice Viola ha contribuito a definire i contenuti della delibera regionale. Per comprendere la rilevanza di questo evento basti pensare che le unità multidisciplinari in campo oncologico ad oggi esistono solo per il tumore del seno. Adesso affinché le Pancreas Units diventino realtà operativa bisognerà aspettare l’approvazione delle procedure operative di selezione dei centri accreditati.
Nota finale
Nella sezione Aknowledgements dell’articolo di Balzano e altri c’è una menzione per la nostra associazione Codice Viola:
Acknowledgements
The authors thank the patients’ association Codice Viola and F. Di Salvo for their assistance in data analysis.
Ovviamente siamo molto contenti che il nostro lavoro venga riconosciuto pubblicamente perché ciò è la dimostrazione tangibile che le associazioni pazienti possono contribuire attivamente alla produzione e arricchimento della conoscenza scientifica.
Condividi questo articolo

Chirurgia pancreatica: non tutti gli ospedali sono uguali
2 Luglio 2020 • Redazione
Il dott. Gianpaolo Balzano da quasi vent’anni si occupa di raccogliere e analizzare i dati dei volumi – ossia il numero di interventi effettuati – e della mortalità della chirurgia pancreatica su tutto il territorio nazionale. Il suo recentissimo lavoro insieme ad altri colleghi, pubblicato sul British Journal of Surgery, evidenzia imperdonabili carenze in oltre metà degli ospedali italiani in cui si eseguono interventi di chirurgia pancreatica. I dati presentati sono rilevati dalle SDO, Schede di Dimissioni Ospedaliere, di provenienza dal Ministero della Salute.
Introduzione
In un recente articolo di Balzano et altri, “Modelling centralization of pancreatic surgery in a nationwide analysis“, https://bit.ly/2CRCUsA, appena pubblicato sul British Journal of Surgery, vengono analizzati gli ultimi dati disponibili dei volumi e della mortalità degli interventi di resezione pancreatica su tutto il territorio nazionale. I dati in questione vanno dal 2014 al 2016 e sono basati sulle Schede di Dimissioni Ospedaliere, SDO, del Ministero della Sanità. Per chirurgia pancreatica si intendono non solo gli interventi di resezione di tumore ma anche, ad esempio, quelli relativi alla asportazione delle cisti.
I dati
Se analizziamo i dati illustrati nell’articolo in questione, la situazione aggregata a livello nazionale evidenzia risultati decisamente sconfortanti. A fronte della presenza di centri ad alto volume altamente specializzati nella chirurgia pancreatica che insieme a pochi altri centri non specializzati hanno percentuali di mortalità intra-ospedaliera al di sotto del 5%, c’è un numero notevole di ospedali, la maggioranza, che ha una percentuale di mortalità intra-ospedaliera maggiore del 5% con delle punte che superano addirittura il 25%.
Qual è l’elemento fondamentale per i pazienti che emerge dai dati dei 3 anni presi in considerazione?
Se tutti i pazienti avessero ricevuto lo standard di trattamento offerto dai centri ad alto volume, 396 delle 789 morti, ossia il 50.2%, avrebbero potuto essere evitate
( … If all patients had received the standard of treatment offered by very high- volume hospitals, 396 of 789 deaths, 50.2%, would have been avoided …)
396 vite perse in 3 anni fanno circa 132 decessi intraospedalieri all’anno.
Per maggiore chiarezza non stiamo prendendo in considerazione la mortalità a 90 giorni, che sarebbe certamente maggiore, si stanno prendendo in considerazioni solo i decessi in ospedale dopo l’intervento. Quindi in situazione di normalità, senza emergenza ospedaliera in corso, 132 vite all’anno avrebbero potuto essere salvate se chi ha la responsabilità di gestione e organizzazione della sanità avesse fatto il proprio lavoro di analisi dei dati delle Schede di Dimissioni Ospedaliere, SDO, e avesse modificato lo status quo inaccettabile descritto nel grafico sottostante. Qui sono rappresentati i valori mediani delle percentuali di decessi per le tipologie di ospedali raggruppate per volumi di interventi annui. Questo vuol dire che nei centri a basso e bassissimo volume ci sono alcuni ospedali con una mortalità superiore al 20%!

E che dire di quei chirurghi che, in preda a delirio di onnipotenza, si cimentano in interventi ad alta complessità, come quelli di chirurgia di resezione pancreatica con risultanti devastanti per i pazienti e le loro famiglie e i loro affetti. Cosa fanno le fanno le società scientifiche di chirurgia per limitare i danni prodotti da alcuni dei loro associati?
In questa situazione precaria non sorprende che i pazienti più svantaggiati siano quelli del Centro Sud a dispetto delle dichiarazioni roboanti di alcuni governatori di quell’area del paese sulla qualità dei servizi sanitari forniti nelle loro regioni. Succede così che i pazienti più fortunati e che possono permettersi di spostarsi, generalmente scelgono strutture del Veneto e della Lombardia per gli interventi di resezione pancreatica. In queste due regioni tra il 30-40% degli interventi sono di pazienti fuori regione.
Considerazioni aggiuntive
Infine va osservato che per avere una fotografia più oggettiva della qualità della chirurgia pancreatica avremmo bisogno della mortalità a 90 giorni e nel caso di resezione del tumore del pancreas bisognerebbe avere il numero di recidive a 3 mesi, a 6 mesi e a 1 anno dall’intervento. Quest’ultimo dato farebbe un po’ di chiarezza sulla qualità della decisione di portare il paziente all’intervento, decisione che, tranne pochi casi, è demandata al solo chirurgo e non ad un team multidisciplinare. I dati disponibili da studi in altre nazioni e da centri qualificati ci dicono che il tasso di recidive nel primo anno post intervento arriva quasi al 50%, dato sconfortante per l’impatto sulla qualità della vita, indicatore molto sottovalutato, e della sopravvivenza dei pazienti.
Come comunità del tumore del pancreas dovremmo mettere più attenzione nella scelta del centro a cui rivolgersi e nella valutazione dei rischi e dei benefici di un potenziale intervento di resezione del tumore del pancreas, patologia che ha una natura sistemica, non localizzata nella sola sede del tumore, per via della presenza precoce di micrometastasi.
Il migliore viatico per una decisione ragionevole è la presenza nell’ospedale prescelto di un vero team interdisciplinare composto da: chirurgo, oncologo, radiologo, anatomopatologo, gastroenterologo, … . Se poi comanda il chirurgo allora, gattopardescamente, siamo punto e a capo.
Nell’ottica della gestione multidisciplinare delle cure del tumore del pancreas non si può non apprezzare l’iniziativa della Presidenza della Commissione Sanità della Regione Lombardia che si è fatta carico di sottoporre al Consiglio Regionale una delibera per la creazione delle Pancreas Units in Lombardia. Tale delibera è stata approvata all’unanimità nello scorso mese di Giugno. L’associazione Codice Viola ha contribuito a definire i contenuti della delibera regionale. Per comprendere la rilevanza di questo evento basti pensare che le unità multidisciplinari in campo oncologico ad oggi esistono solo per il tumore del seno. Adesso affinché le Pancreas Units diventino realtà operativa bisognerà aspettare l’approvazione delle procedure operative di selezione dei centri accreditati.
Nota finale
Nella sezione Aknowledgements dell’articolo di Balzano e altri c’è una menzione per la nostra associazione Codice Viola:
Acknowledgements
The authors thank the patients’ association Codice Viola and F. Di Salvo for their assistance in data analysis.
Ovviamente siamo molto contenti che il nostro lavoro venga riconosciuto pubblicamente perché ciò è la dimostrazione tangibile che le associazioni pazienti possono contribuire attivamente alla produzione e arricchimento della conoscenza scientifica.
Condividi questo articolo

Chirurgia pancreatica: non tutti gli ospedali sono uguali
2 Luglio 2020 • Redazione
Il dott. Gianpaolo Balzano da quasi vent’anni si occupa di raccogliere e analizzare i dati dei volumi – ossia il numero di interventi effettuati – e della mortalità della chirurgia pancreatica su tutto il territorio nazionale. Il suo recentissimo lavoro insieme ad altri colleghi, pubblicato sul British Journal of Surgery, evidenzia imperdonabili carenze in oltre metà degli ospedali italiani in cui si eseguono interventi di chirurgia pancreatica. I dati presentati sono rilevati dalle SDO, Schede di Dimissioni Ospedaliere, di provenienza dal Ministero della Salute.
Introduzione
In un recente articolo di Balzano et altri, “Modelling centralization of pancreatic surgery in a nationwide analysis“, https://bit.ly/2CRCUsA, appena pubblicato sul British Journal of Surgery, vengono analizzati gli ultimi dati disponibili dei volumi e della mortalità degli interventi di resezione pancreatica su tutto il territorio nazionale. I dati in questione vanno dal 2014 al 2016 e sono basati sulle Schede di Dimissioni Ospedaliere, SDO, del Ministero della Sanità. Per chirurgia pancreatica si intendono non solo gli interventi di resezione di tumore ma anche, ad esempio, quelli relativi alla asportazione delle cisti.
I dati
Se analizziamo i dati illustrati nell’articolo in questione, la situazione aggregata a livello nazionale evidenzia risultati decisamente sconfortanti. A fronte della presenza di centri ad alto volume altamente specializzati nella chirurgia pancreatica che insieme a pochi altri centri non specializzati hanno percentuali di mortalità intra-ospedaliera al di sotto del 5%, c’è un numero notevole di ospedali, la maggioranza, che ha una percentuale di mortalità intra-ospedaliera maggiore del 5% con delle punte che superano addirittura il 25%.
Qual è l’elemento fondamentale per i pazienti che emerge dai dati dei 3 anni presi in considerazione?
Se tutti i pazienti avessero ricevuto lo standard di trattamento offerto dai centri ad alto volume, 396 delle 789 morti, ossia il 50.2%, avrebbero potuto essere evitate
( … If all patients had received the standard of treatment offered by very high- volume hospitals, 396 of 789 deaths, 50.2%, would have been avoided …)
396 vite perse in 3 anni fanno circa 132 decessi intraospedalieri all’anno.
Per maggiore chiarezza non stiamo prendendo in considerazione la mortalità a 90 giorni, che sarebbe certamente maggiore, si stanno prendendo in considerazioni solo i decessi in ospedale dopo l’intervento. Quindi in situazione di normalità, senza emergenza ospedaliera in corso, 132 vite all’anno avrebbero potuto essere salvate se chi ha la responsabilità di gestione e organizzazione della sanità avesse fatto il proprio lavoro di analisi dei dati delle Schede di Dimissioni Ospedaliere, SDO, e avesse modificato lo status quo inaccettabile descritto nel grafico sottostante. Qui sono rappresentati i valori mediani delle percentuali di decessi per le tipologie di ospedali raggruppate per volumi di interventi annui. Questo vuol dire che nei centri a basso e bassissimo volume ci sono alcuni ospedali con una mortalità superiore al 20%!

E che dire di quei chirurghi che, in preda a delirio di onnipotenza, si cimentano in interventi ad alta complessità, come quelli di chirurgia di resezione pancreatica con risultanti devastanti per i pazienti e le loro famiglie e i loro affetti. Cosa fanno le fanno le società scientifiche di chirurgia per limitare i danni prodotti da alcuni dei loro associati?
In questa situazione precaria non sorprende che i pazienti più svantaggiati siano quelli del Centro Sud a dispetto delle dichiarazioni roboanti di alcuni governatori di quell’area del paese sulla qualità dei servizi sanitari forniti nelle loro regioni. Succede così che i pazienti più fortunati e che possono permettersi di spostarsi, generalmente scelgono strutture del Veneto e della Lombardia per gli interventi di resezione pancreatica. In queste due regioni tra il 30-40% degli interventi sono di pazienti fuori regione.
Considerazioni aggiuntive
Infine va osservato che per avere una fotografia più oggettiva della qualità della chirurgia pancreatica avremmo bisogno della mortalità a 90 giorni e nel caso di resezione del tumore del pancreas bisognerebbe avere il numero di recidive a 3 mesi, a 6 mesi e a 1 anno dall’intervento. Quest’ultimo dato farebbe un po’ di chiarezza sulla qualità della decisione di portare il paziente all’intervento, decisione che, tranne pochi casi, è demandata al solo chirurgo e non ad un team multidisciplinare. I dati disponibili da studi in altre nazioni e da centri qualificati ci dicono che il tasso di recidive nel primo anno post intervento arriva quasi al 50%, dato sconfortante per l’impatto sulla qualità della vita, indicatore molto sottovalutato, e della sopravvivenza dei pazienti.
Come comunità del tumore del pancreas dovremmo mettere più attenzione nella scelta del centro a cui rivolgersi e nella valutazione dei rischi e dei benefici di un potenziale intervento di resezione del tumore del pancreas, patologia che ha una natura sistemica, non localizzata nella sola sede del tumore, per via della presenza precoce di micrometastasi.
Il migliore viatico per una decisione ragionevole è la presenza nell’ospedale prescelto di un vero team interdisciplinare composto da: chirurgo, oncologo, radiologo, anatomopatologo, gastroenterologo, … . Se poi comanda il chirurgo allora, gattopardescamente, siamo punto e a capo.
Nell’ottica della gestione multidisciplinare delle cure del tumore del pancreas non si può non apprezzare l’iniziativa della Presidenza della Commissione Sanità della Regione Lombardia che si è fatta carico di sottoporre al Consiglio Regionale una delibera per la creazione delle Pancreas Units in Lombardia. Tale delibera è stata approvata all’unanimità nello scorso mese di Giugno. L’associazione Codice Viola ha contribuito a definire i contenuti della delibera regionale. Per comprendere la rilevanza di questo evento basti pensare che le unità multidisciplinari in campo oncologico ad oggi esistono solo per il tumore del seno. Adesso affinché le Pancreas Units diventino realtà operativa bisognerà aspettare l’approvazione delle procedure operative di selezione dei centri accreditati.
Nota finale
Nella sezione Aknowledgements dell’articolo di Balzano e altri c’è una menzione per la nostra associazione Codice Viola:
Acknowledgements
The authors thank the patients’ association Codice Viola and F. Di Salvo for their assistance in data analysis.
Ovviamente siamo molto contenti che il nostro lavoro venga riconosciuto pubblicamente perché ciò è la dimostrazione tangibile che le associazioni pazienti possono contribuire attivamente alla produzione e arricchimento della conoscenza scientifica.