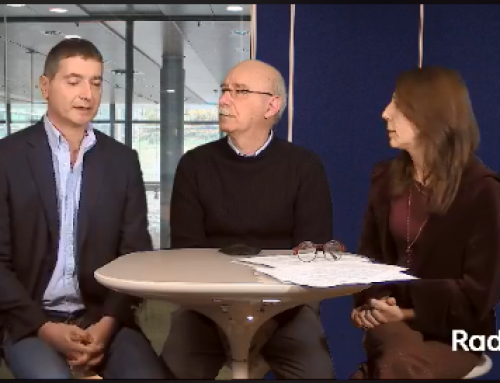
Al recente convegno dell’AISP 2017 organizzato a Milano presso l’Humanitas alcune presentazioni su oncologia e chirurgia hanno affrontato temi che hanno un impatto immediato sugli attuali pazienti di tumore del pancreas. In tale contesto Alessandro Zerbi, primario di chirurgia pancreatica dell’Humanitas, e Michele Milella, oncologo del Regina Elena di Roma, ci danno il loro punto di vista sugli argomenti in questione.
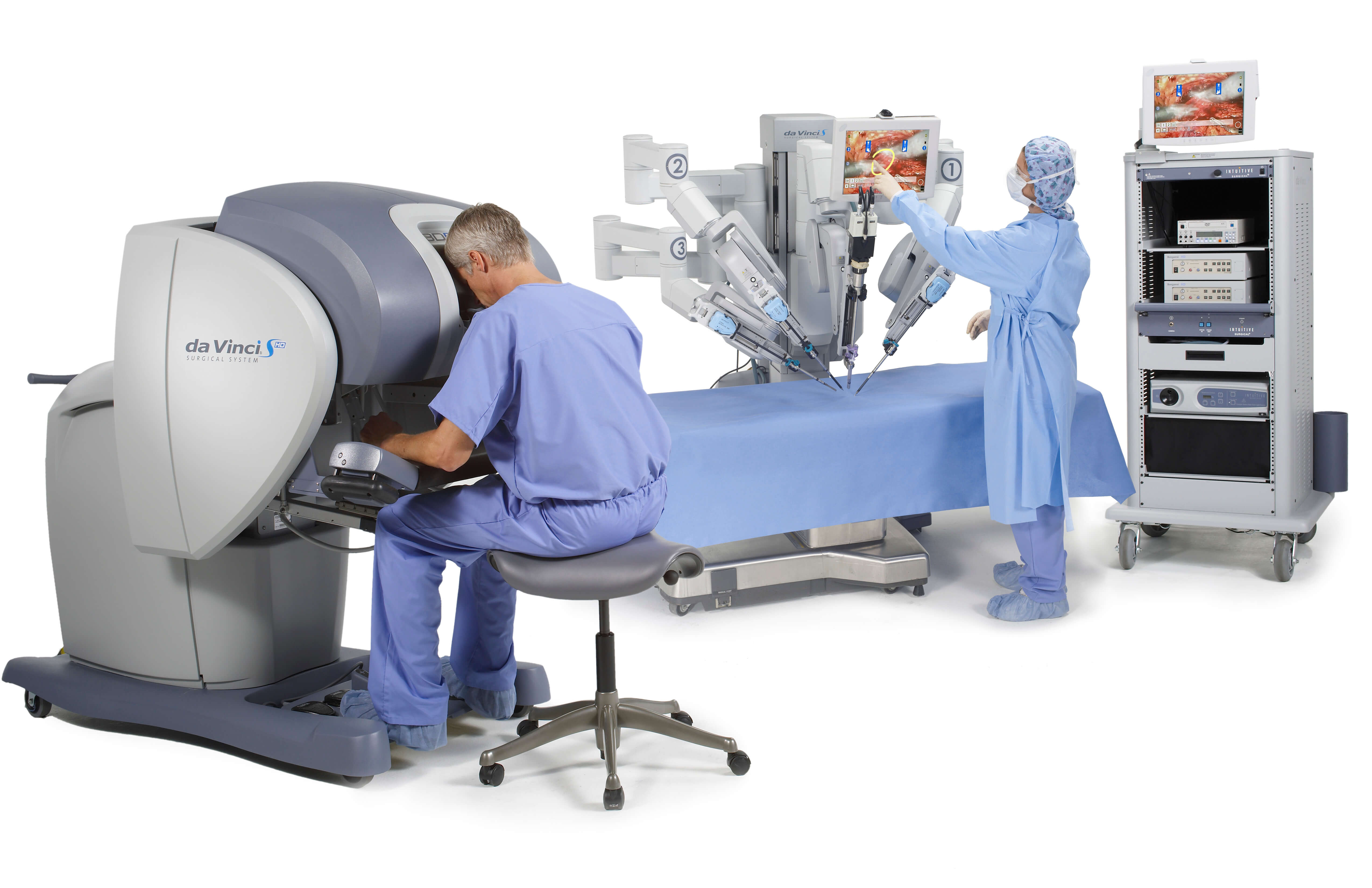
La robotica lentamente viene validata anche nel settore della chirurgia pancreatica. È possibile aspettarsi un’accelerazione e quali devono essere i criteri di valutazione per un’opzione robotica per i pazienti
A. Zerbi: La chirurgia mini-invasiva e robotica in particolare è una delle principali novità apparse negli ultimi anni. Nell’immaginario collettivo rappresenta un grande progresso, perché consente di eseguire in modo più semplice e meno traumatico rispetto al passato interventi chirurgici anche complessi. Inizialmente ha trovato applicazione nei settori meno impegnativi della chirurgia, ma oramai si è diffusa pressoché a tutti i campi, ultimo quello della chirurgia pancreatica.
All’inizio è stata applicata in caso di patologie benigne o a bassa malignità, ma ultimamente se ne è testato il ruolo anche nei confronti del carcinoma pancreatico. In caso di tumore localizzato a livello del corpo-coda del pancreas, con necessità quindi di eseguire una asportazione della parte sinistra del pancreas unitamente alla milza, la tecnica laparoscopica o robotica si è rivelata tecnicamente applicabile, con buoni risultati in termine di decorso post-operatorio e complicanze. Sono in corso studi per capire se dal un punto di vista della radicalità oncologica questo approccio sia in grado di garantire gli stessi risultati dell’approccio tradizionale aperto.
Molto diverso è il discorso quando il tumore è localizzato a livello della testa del pancreas: qui l’intervento necessario consiste nella asportazione della testa del pancreas unitamente a duodeno, coledoco e colecisti, e nella esecuzione di complessi collegamenti tra l’intestino e il pancreas, le vie biliari e lo stomaco. E’ stato dimostrato che anche questo intervento è eseguibile con approccio laparoscopico o robotico, ma esistono ancora forti perplessità sulla sua sicurezza, soprattutto al di fuori dei pochi Centri che applicano in modo esteso queste metodiche. Inoltre, anche quando eseguito in modo “sicuro”, non è del tutto chiaro il reale vantaggio che offre nei confronti della chirurgia tradizionale.
L’opinione condivisa dalla maggioranza dei chirurghi (come appare anche da sondaggi eseguiti al riguardo) è che nei prossimi anni l’approccio laparoscopico e robotico avrà un progressivo sviluppo nella chirurgia pancreatica. Andranno però valutati i reali vantaggi di tale progresso tecnologico: non necessariamente tutte le novità portano per definizione un vantaggio al singolo paziente, andranno definite con la maggior precisione possibile le indicazioni, ed è verosimile che alcune condizioni potranno trarre beneficio dalla applicazione di queste metodiche mini-invasive, ma certamente non tutte. Ed in questa fase sarà importante che l’introduzione delle procedure laparoscopiche e robotiche avvenga all’interno di studi controllati e soprattutto in Centri esperti sia nella patologie pancreatiche che nell’utilizzo di questi nuovi strumentari chirurgici
Negli ultimi dieci anni c’è stata sicuramente una maggiore disponibilità di protocolli multifarmaco e sperimentazioni cliniche. Però lo stato dell’arte non è ancora soddisfacente. Cosa possiamo aspettarci e perché è così difficile trovare nuove cure per il tumore del pancreas.
M. Milella: Negli ultimi dieci anni abbiamo assistito ad un cambiamento epocale nel trattamento dei tumori del pancreas; dieci anni fa avevamo sostanzialmente un unico farmaco, la gemcitabina, e tutti gli studi clinici che, nell’arco di circa 20 anni, avevano provato a migliorare i risultati aggiungendo un secondo farmaco alla Gemcitabina, erano risultati fallimentari.
A partire dal 2011 e per alcuni visionari, come il gruppo del S. Raffaele, da qualche anno prima, i risultati delle cure oncologiche migliorano nettamente in termini di efficacia rispetto alla Gemcitabina da sola grazie ad uno schema a 3 farmaci non contenente la Gemcitabina, il FOLFIRINOX.
Nel 2013, con l’introduzione della doppietta Gemcitabina/Nab-Paclitaxel, le prospettive di controllo di malattia, qualità della vita, le possibilità di ricevere più linee di trattamento sono radicalmente cambiate per i pazienti inoperabili, portando sostanzialmente ad un raddoppiamento della sopravvivenza attesa, ad esempio, nella malattia metastatica.
Chi si occupa di tumori del pancreas, si trova oggi in una condizione un po’ dissociata…
Da un lato, l’entusiasmo per i risultati ottenuti fin qui e la grande aspettativa per la ricaduta clinica delle scoperte sulla biologia della malattia, sulla caratterizzazione molecolare, oggi finalmente possibile, e sul riconoscimento di sottogruppi di pazienti con caratteristiche biologiche diverse e quindi presumibilmente con trattamenti differenziati. Dall’altro, la consapevolezza che se gli studi clinici con nuovi farmaci biologici non saranno progettati e condotti accuratamente e tenendo conto e imparando da quegli errori che nel passato hanno fortemente rallentato lo sviluppo di nuove terapie in questo ambito, ci troveremo nuovamente al palo. Non riusciremo a sfruttare l’onda di entusiasmo che i risultati recenti hanno generato per continuare a costruire e a migliorare le prospettive di sopravvivenza e qualità della vita dei pazienti affetti da tumore del pancreas.
Io sono un ottimista! Penso che quello che ci attende sia uno sforzo collettivo, che richiede la partecipazione di tutti i soggetti coinvolti: ricercatori di base e clinici, industria farmaceutica, associazioni di pazienti, enti governativi che finanziano la ricerca e regolano l’accesso ai farmaci… Se riusciremo a fare sistema attorno al tema dello sviluppo di nuovi farmaci e nuove strategie terapeutiche nei tumori del pancreas, le possibilità saranno veramente infinite!!!
Condividi questo articolo

Al recente convegno dell’AISP 2017 organizzato a Milano presso l’Humanitas alcune presentazioni su oncologia e chirurgia hanno affrontato temi che hanno un impatto immediato sugli attuali pazienti di tumore del pancreas. In tale contesto Alessandro Zerbi, primario di chirurgia pancreatica dell’Humanitas, e Michele Milella, oncologo del Regina Elena di Roma, ci danno il loro punto di vista sugli argomenti in questione.
La robotica lentamente viene validata anche nel settore della chirurgia pancreatica. È possibile aspettarsi un’accelerazione e quali devono essere i criteri di valutazione per un’opzione robotica per i pazienti
A. Zerbi: La chirurgia mini-invasiva e robotica in particolare è una delle principali novità apparse negli ultimi anni. Nell’immaginario collettivo rappresenta un grande progresso, perché consente di eseguire in modo più semplice e meno traumatico rispetto al passato interventi chirurgici anche complessi. Inizialmente ha trovato applicazione nei settori meno impegnativi della chirurgia, ma oramai si è diffusa pressoché a tutti i campi, ultimo quello della chirurgia pancreatica.
All’inizio è stata applicata in caso di patologie benigne o a bassa malignità, ma ultimamente se ne è testato il ruolo anche nei confronti del carcinoma pancreatico. In caso di tumore localizzato a livello del corpo-coda del pancreas, con necessità quindi di eseguire una asportazione della parte sinistra del pancreas unitamente alla milza, la tecnica laparoscopica o robotica si è rivelata tecnicamente applicabile, con buoni risultati in termine di decorso post-operatorio e complicanze. Sono in corso studi per capire se dal un punto di vista della radicalità oncologica questo approccio sia in grado di garantire gli stessi risultati dell’approccio tradizionale aperto.
Molto diverso è il discorso quando il tumore è localizzato a livello della testa del pancreas: qui l’intervento necessario consiste nella asportazione della testa del pancreas unitamente a duodeno, coledoco e colecisti, e nella esecuzione di complessi collegamenti tra l’intestino e il pancreas, le vie biliari e lo stomaco. E’ stato dimostrato che anche questo intervento è eseguibile con approccio laparoscopico o robotico, ma esistono ancora forti perplessità sulla sua sicurezza, soprattutto al di fuori dei pochi Centri che applicano in modo esteso queste metodiche. Inoltre, anche quando eseguito in modo “sicuro”, non è del tutto chiaro il reale vantaggio che offre nei confronti della chirurgia tradizionale.
L’opinione condivisa dalla maggioranza dei chirurghi (come appare anche da sondaggi eseguiti al riguardo) è che nei prossimi anni l’approccio laparoscopico e robotico avrà un progressivo sviluppo nella chirurgia pancreatica. Andranno però valutati i reali vantaggi di tale progresso tecnologico: non necessariamente tutte le novità portano per definizione un vantaggio al singolo paziente, andranno definite con la maggior precisione possibile le indicazioni, ed è verosimile che alcune condizioni potranno trarre beneficio dalla applicazione di queste metodiche mini-invasive, ma certamente non tutte. Ed in questa fase sarà importante che l’introduzione delle procedure laparoscopiche e robotiche avvenga all’interno di studi controllati e soprattutto in Centri esperti sia nella patologie pancreatiche che nell’utilizzo di questi nuovi strumentari chirurgici
Negli ultimi dieci anni c’è stata sicuramente una maggiore disponibilità di protocolli multifarmaco e sperimentazioni cliniche. Però lo stato dell’arte non è ancora soddisfacente. Cosa possiamo aspettarci e perché è così difficile trovare nuove cure per il tumore del pancreas.
M. Milella: Negli ultimi dieci anni abbiamo assistito ad un cambiamento epocale nel trattamento dei tumori del pancreas; dieci anni fa avevamo sostanzialmente un unico farmaco, la gemcitabina, e tutti gli studi clinici che, nell’arco di circa 20 anni, avevano provato a migliorare i risultati aggiungendo un secondo farmaco alla Gemcitabina, erano risultati fallimentari.
A partire dal 2011 e per alcuni visionari, come il gruppo del S. Raffaele, da qualche anno prima, i risultati delle cure oncologiche migliorano nettamente in termini di efficacia rispetto alla Gemcitabina da sola grazie ad uno schema a 3 farmaci non contenente la Gemcitabina, il FOLFIRINOX.
Nel 2013, con l’introduzione della doppietta Gemcitabina/Nab-Paclitaxel, le prospettive di controllo di malattia, qualità della vita, le possibilità di ricevere più linee di trattamento sono radicalmente cambiate per i pazienti inoperabili, portando sostanzialmente ad un raddoppiamento della sopravvivenza attesa, ad esempio, nella malattia metastatica.
Chi si occupa di tumori del pancreas, si trova oggi in una condizione un po’ dissociata…
Da un lato, l’entusiasmo per i risultati ottenuti fin qui e la grande aspettativa per la ricaduta clinica delle scoperte sulla biologia della malattia, sulla caratterizzazione molecolare, oggi finalmente possibile, e sul riconoscimento di sottogruppi di pazienti con caratteristiche biologiche diverse e quindi presumibilmente con trattamenti differenziati. Dall’altro, la consapevolezza che se gli studi clinici con nuovi farmaci biologici non saranno progettati e condotti accuratamente e tenendo conto e imparando da quegli errori che nel passato hanno fortemente rallentato lo sviluppo di nuove terapie in questo ambito, ci troveremo nuovamente al palo. Non riusciremo a sfruttare l’onda di entusiasmo che i risultati recenti hanno generato per continuare a costruire e a migliorare le prospettive di sopravvivenza e qualità della vita dei pazienti affetti da tumore del pancreas.
Io sono un ottimista! Penso che quello che ci attende sia uno sforzo collettivo, che richiede la partecipazione di tutti i soggetti coinvolti: ricercatori di base e clinici, industria farmaceutica, associazioni di pazienti, enti governativi che finanziano la ricerca e regolano l’accesso ai farmaci… Se riusciremo a fare sistema attorno al tema dello sviluppo di nuovi farmaci e nuove strategie terapeutiche nei tumori del pancreas, le possibilità saranno veramente infinite!!!
Condividi questo articolo

Al recente convegno dell’AISP 2017 organizzato a Milano presso l’Humanitas alcune presentazioni su oncologia e chirurgia hanno affrontato temi che hanno un impatto immediato sugli attuali pazienti di tumore del pancreas. In tale contesto Alessandro Zerbi, primario di chirurgia pancreatica dell’Humanitas, e Michele Milella, oncologo del Regina Elena di Roma, ci danno il loro punto di vista sugli argomenti in questione.
La robotica lentamente viene validata anche nel settore della chirurgia pancreatica. È possibile aspettarsi un’accelerazione e quali devono essere i criteri di valutazione per un’opzione robotica per i pazienti
A. Zerbi: La chirurgia mini-invasiva e robotica in particolare è una delle principali novità apparse negli ultimi anni. Nell’immaginario collettivo rappresenta un grande progresso, perché consente di eseguire in modo più semplice e meno traumatico rispetto al passato interventi chirurgici anche complessi. Inizialmente ha trovato applicazione nei settori meno impegnativi della chirurgia, ma oramai si è diffusa pressoché a tutti i campi, ultimo quello della chirurgia pancreatica.
All’inizio è stata applicata in caso di patologie benigne o a bassa malignità, ma ultimamente se ne è testato il ruolo anche nei confronti del carcinoma pancreatico. In caso di tumore localizzato a livello del corpo-coda del pancreas, con necessità quindi di eseguire una asportazione della parte sinistra del pancreas unitamente alla milza, la tecnica laparoscopica o robotica si è rivelata tecnicamente applicabile, con buoni risultati in termine di decorso post-operatorio e complicanze. Sono in corso studi per capire se dal un punto di vista della radicalità oncologica questo approccio sia in grado di garantire gli stessi risultati dell’approccio tradizionale aperto.
Molto diverso è il discorso quando il tumore è localizzato a livello della testa del pancreas: qui l’intervento necessario consiste nella asportazione della testa del pancreas unitamente a duodeno, coledoco e colecisti, e nella esecuzione di complessi collegamenti tra l’intestino e il pancreas, le vie biliari e lo stomaco. E’ stato dimostrato che anche questo intervento è eseguibile con approccio laparoscopico o robotico, ma esistono ancora forti perplessità sulla sua sicurezza, soprattutto al di fuori dei pochi Centri che applicano in modo esteso queste metodiche. Inoltre, anche quando eseguito in modo “sicuro”, non è del tutto chiaro il reale vantaggio che offre nei confronti della chirurgia tradizionale.
L’opinione condivisa dalla maggioranza dei chirurghi (come appare anche da sondaggi eseguiti al riguardo) è che nei prossimi anni l’approccio laparoscopico e robotico avrà un progressivo sviluppo nella chirurgia pancreatica. Andranno però valutati i reali vantaggi di tale progresso tecnologico: non necessariamente tutte le novità portano per definizione un vantaggio al singolo paziente, andranno definite con la maggior precisione possibile le indicazioni, ed è verosimile che alcune condizioni potranno trarre beneficio dalla applicazione di queste metodiche mini-invasive, ma certamente non tutte. Ed in questa fase sarà importante che l’introduzione delle procedure laparoscopiche e robotiche avvenga all’interno di studi controllati e soprattutto in Centri esperti sia nella patologie pancreatiche che nell’utilizzo di questi nuovi strumentari chirurgici
Negli ultimi dieci anni c’è stata sicuramente una maggiore disponibilità di protocolli multifarmaco e sperimentazioni cliniche. Però lo stato dell’arte non è ancora soddisfacente. Cosa possiamo aspettarci e perché è così difficile trovare nuove cure per il tumore del pancreas.
M. Milella: Negli ultimi dieci anni abbiamo assistito ad un cambiamento epocale nel trattamento dei tumori del pancreas; dieci anni fa avevamo sostanzialmente un unico farmaco, la gemcitabina, e tutti gli studi clinici che, nell’arco di circa 20 anni, avevano provato a migliorare i risultati aggiungendo un secondo farmaco alla Gemcitabina, erano risultati fallimentari.
A partire dal 2011 e per alcuni visionari, come il gruppo del S. Raffaele, da qualche anno prima, i risultati delle cure oncologiche migliorano nettamente in termini di efficacia rispetto alla Gemcitabina da sola grazie ad uno schema a 3 farmaci non contenente la Gemcitabina, il FOLFIRINOX.
Nel 2013, con l’introduzione della doppietta Gemcitabina/Nab-Paclitaxel, le prospettive di controllo di malattia, qualità della vita, le possibilità di ricevere più linee di trattamento sono radicalmente cambiate per i pazienti inoperabili, portando sostanzialmente ad un raddoppiamento della sopravvivenza attesa, ad esempio, nella malattia metastatica.
Chi si occupa di tumori del pancreas, si trova oggi in una condizione un po’ dissociata…
Da un lato, l’entusiasmo per i risultati ottenuti fin qui e la grande aspettativa per la ricaduta clinica delle scoperte sulla biologia della malattia, sulla caratterizzazione molecolare, oggi finalmente possibile, e sul riconoscimento di sottogruppi di pazienti con caratteristiche biologiche diverse e quindi presumibilmente con trattamenti differenziati. Dall’altro, la consapevolezza che se gli studi clinici con nuovi farmaci biologici non saranno progettati e condotti accuratamente e tenendo conto e imparando da quegli errori che nel passato hanno fortemente rallentato lo sviluppo di nuove terapie in questo ambito, ci troveremo nuovamente al palo. Non riusciremo a sfruttare l’onda di entusiasmo che i risultati recenti hanno generato per continuare a costruire e a migliorare le prospettive di sopravvivenza e qualità della vita dei pazienti affetti da tumore del pancreas.
Io sono un ottimista! Penso che quello che ci attende sia uno sforzo collettivo, che richiede la partecipazione di tutti i soggetti coinvolti: ricercatori di base e clinici, industria farmaceutica, associazioni di pazienti, enti governativi che finanziano la ricerca e regolano l’accesso ai farmaci… Se riusciremo a fare sistema attorno al tema dello sviluppo di nuovi farmaci e nuove strategie terapeutiche nei tumori del pancreas, le possibilità saranno veramente infinite!!!